Dystonie und Tiefe Hirnstimulation
Dystonie und KI

#Künstliche Intelligenz (KI) ein Gebiet der Informatik, das sich mit der Entwicklung digitaler Möglichkeiten befasst, die selbsttätig hinzulernend Aufgaben ausführen können, die eigentlich menschliche Intelligenz erfordern.

#ClosedLoop fortschrittliche, adaptive Form der Hirnstimulation, bei der ein Sensor die Hirnaktivität in Echtzeit misst und die Stimulation der Elektroden situativ automatisch anpasst.

#CE-Zertifizierung verpflichtendes Zeichen für viele Produkte, das bestätigt, dass dieses die grundlegenden EU-Vorgaben für Sicherheit, Gesundheit und Umweltschutz erfüllen.
Künstliche Intelligenz
Tiefe Hirnstimulation: Mehr Präzision
Erst vor rund 100 Jahren haben Wissenschaftlerinnen und -wissenschaftler erkennen dürfen, dass Signale bzw. Informationen im Gehirn elektrochemisch übertragen werden. Schon ein Jahrhundert später sind die Medizintechnik sowie Medizinerinnen in der Lage, abnormale Signalübertragungen im Gehirn zu erkennen und zu scannen, die auch Dystonien bzw. dystone Bewegungsstörungen auszulösen vermögen.
In einem nächsten Schritt wurde die Tiefe Hirnstimulation entwickelt, bei der im Gehirn implantierten Elektroden kleinste fehlfunktionierende Regionen mikroelektrisch zu stimulieren vermögen. Diese „Mensch-Maschine-Methode“ hat sich seit einigen Jahren zur Linderung von hyperkinetischer Bewegungsstörungen, so auch Dystonie, zugelassen.
Auf eine THS wird seither therapeutisch dann zurückgegriffen, wenn herkömmliche Methoden versagen oder ausgeschöpft sind, die Betroffenen gleichwohl körperlich grundsätzlich gesund und hinreichend psychisch stabil sind.
Das Zauberwort lautet, mit Blick auf die THS, "Neuromodulation". Künstlich erzeugte mikroelektrische Impulse werden in bestimmten Rhythmen in bestimmte Hirnregionen gelenkt, um dort einen korrigierenden Einfluss auf die natürlichen, jedoch warum auch immer abnormalen Nervenimpulse zu nehmen.
Die Wirkung einer THS ist von implantierter Person zu Person, die von einer dystonen Bewegungsstörung betroffen ist, höchst unterschiedlich. Dies liegt im wesentlichen in Folgendem begründet:
- tagesformabhängig variierende abnormale Nervenimpulse
- neurodegenrativ fortschreitende abnormale Nervenimpulse
- neuplastische Dynamisierung abnormaler Nervenimpulse
Kurzum: Statische mikroelektrische Impulse sind das Eine; das Erfordernis flexibler Anpassungsbedarfe der Stimulation das Andere. Somit sind dystone Bewegungsstörungen nur dann nachhaltig in den Griff zu bekommen, wenn die Medizintechnik lernt, mit dem Gehirn wechselwirkend zu kommunizieren. Das wiederum setzt voraus, dass die THS mit großen Datenmengen würde umgehen und verstehen müssen. Das geht lediglich mit Künstlicher Intelligenz (KI), die es von sogenannten Medizindatentechnikerinnen und -technikern in die Implantate zu integrieren gilt.
Demgemäß zielen die neuen Ansätze der THS darauf ab, die Impulsdynamik gestörter Netzwerkaktivität zu erfassen, um diese sodann anpassend stimulieren zu können; ein Verfahren, das als "Closed Loop" bezeichnet wird. Das neue KI-gestützte Implantat ist damit gleichzeitig Sensor und stimulierende Elektrode. Es erkennt über intelligente Algorithmen krankhafte Erregungsmuster und kann an die Stimulation entsprechend anpassen.
Die ersten Systeme werden im Rahmen klinischer Tests seit 2021 verbaut. Erste „intelligente Implantat“ wurden bereits als Medizinprodukte CE-zertifiziert. Die nächsten Jahre werden, vor allem für Dystoniebetroffene, sehr spannend, da erwartbar ist, dass die Wirksamkeit der THS weiter zunehmen wird.
Dystonie und Neuromodulation
Hirnschrittmacher
Bei der Tiefen Hirnstimulation (kurz THS) handelt es sich um ein etabliertes neurochirurgisch-stereotaktisches Verfahren der Implantation von Medizintechnik im Gehirn zur Behandlung verschiedener neurologischer und psychiatrischer Erkrankungen.
Die THS wird umgangssprachlich auch als "Hirnschrittmacher" bezeichnet. Das Verfahren wird als Neuromodulation bezeichnet, weil exogene elektrische Impulse, also Impulse von außen, Einfluss auf die natürlichen Impulse nehmen.
Mittlerweile gilt die THS bei fortgeschrittenen Parkinson-Erkrankungen und bei bestimmten Dystonien, die sich als anderweitig therapieresistent erwiesen haben, als eine Standardbehandlung.
Neues aus der Tiefen Hirnstimulation

Eine wahrscheinliche Zukunft:
Closed-Loop-Systeme
Die Funktionsweise bisheriger Verfahren der Tiefen Hirnstimulation bedingt, dass -bei eingeschaltetem Impulsgeber - jene Hirnareale unentwegt - sozusagen chronisch - stimuliert werden, von denen die dystonen Bewegungsstörungen ausgehen.
Künftige Verfahren der Tiefen Hirnstimulation sollen indes bedarfsgemäß elektrische Impulse abgeben. Bei den sogenannten adaptiven Verfahren kommt es technisch zu einer „Feedback“-kontrollierten Stimulation, die fachsprachlich auch als „closed loop“ bezeichnet wird.
Das eine stimulatorische Anpassung auslösende Moment, also der Trigger, kann entweder über klinische Symptome ausgelöst werden, etwa aufgrund eines vermittels Sensortechnik festgestellten Zitterns. Alternativ vermögen die neuesten Elektroden gar im Gehirn besondere neuronale Aktivitäten in den Basalganglien zu detektieren, nämlich die sogenannten Betawellen, deren jeweilige Intensität wiederum den Stimulationsbedarf bestimmt.
Diese fortschrittlichen Systeme werden, sobald sie sich weltweit durchgesetzt haben, zum einen die unerwünschten Nebenwirkungen der Tiefen Hirnstimulation zu lindern vermögen. Zum anderen dürften die Closed-Loop-Technik zu einem besseren Verständnis der Ursachen von dystonen Bewegungsstörungen beitragen.
Ohne Ziel(punkt)-Treffer kaum oder keine Wirkung

Zielpunkte machen den Unterschied
Genauso wenig, wie es „DIE“ Dystonie gibt, genauso wenig gibt es „DIE“ Zielorte für jene Elektroden, die als Bestandteil einer Tiefen Hirnstimulation (THS) im Bewegungszentrum des Gehirns Betroffener platziert werden. Dies fanden Forscherinnen und Forscher um Prof. Dr. Andrea Kühn der Charité in Berlin im Rahmen einer besonderen Studie heraus.
In einer vergleichenden Untersuchung von 80 Patientinnen und Patienten, die hälftig von einer Zervikalen und hälftig von einer Generalisierten Dystonie betroffen sind und zur Linderung ihrer Symptome eine THS in jeweils unterschiedlichen Arealen gesetzt bekommen haben, konnte anhand hernach erstellter "Netzwerkkarten", die mit der Verbesserung dystoner Symptome abgeglichen wurden, Rückschlüsse darauf gezogen werden, welche Implantationsareale für welchen Therapieerfolg entscheidend waren.
Im Ergebnis stellte sich heraus, dass bei Personen mit zervikaler Dystonie die elektrische Stimulation eines bestimmten Netzwerkes entscheidend war, das unter anderem auch die Hals- und Kopfregion des primären Motorkortexes aktiviert. Bei den Personen mit Generalisierter Dystonie zeigte sich die Anregung eines Netzwerks als vorteilhaft, das eine Projektion auf den gesamten primären Motorkortex einschloss.
Tiefe Hirnstimulation
einfach erklärt
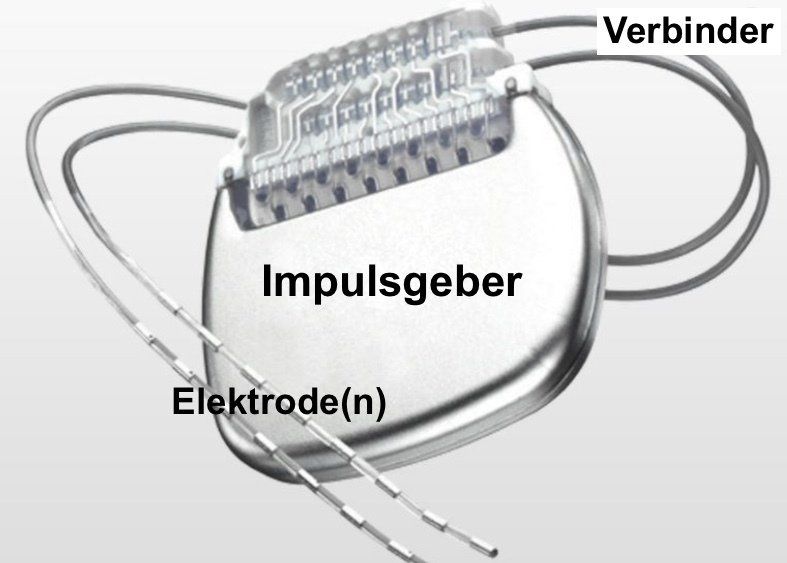
Bei der Tiefen Hirnstimulation (kurz THS) handelt es ich um einen neurochirurgischen Eingriff am Gehirn, bei dem bei Dystoniebetroffenen Elektroden in das Tiefe Hirn - genau genommen in die motorische Zentralschaltstelle, also die Basalganglien - implantiert bekommen. Bei Dystonie werden diese regelmäßig in der linken wie rechten Hirnhälfte im "internen Palladium", einem jeweils winzigen Areal in den Basalganglien, platziert und über Kabel mit dem Impulsgeber (Schrittmacher) verbunden.
Der Impulsgeber wird grundsätzlich rechts unterhalb vom Schlüsselbein oder in den Bauchraum unter die Haut gesetzt und dort an der äußeren Schicht eines Muskels befestigt. Rechts, weil die linke Seite grundsätzlich für die etwaige Implantation von Herzschrittmacher freigehalten wird. Ausnahmen sind indes möglich.
Nach Inbetriebnahme der THS vermögen die vom Impulsgeber generierten hochfrequenten, elektrischen Impulse auf eine Weise auf die Basalganglien Einfluss zu nehmen, die zur Folge hat, dass jene hemmenden Impulse, die das interne Pallidum bei gesunden Menschen auf natürliche Weise vom internen Pallidium aussendet, bei Dystoniebetroffenen imitiert werden.
Die genaue Wirkung einer THS – also auf neurozellulärer Ebene – konnte indes bisher gleichsam noch nicht verstanden werden, wie die eigentliche Fehlfunktion der Basalganglien, welche die Dystonie verursacht.
Eine THS heilt somit eine Dystonie nicht. Sie vermag lediglich dystone Symptome zu lindern oder bestenfalls in Gänze zu unterdrücken.
Oder anders formuliert: Schaltet man den Schrittmacher und somit die THS aus, kehren die dystone Symptome unweigerlich zurück.
Medizintechnischer Fortschritt
"Schädel-Impulsgeber"
Medizintechnisch besteht eine Tiefe Hirnstimulation aus drei wesentlichen Komponenten: Wenigstens zwei Elektroden, zwei Kabelverbindungen und ein Impulsgeber.
Der Impulsgeber, auch Schrittmacher genannt, wird grundsätzlich unter dem rechten Schlüsselbein unter der Haut eingesetzt. Er ist etwa 6cm x 6cm groß und von außen deutlich sichtbar. Von ihm führen Kabel den Hals entlang, hinterm Ohr vorbei auf die Schädeldecke, wo eine Verbindung mit den Elektroden hergestellt wird.
Die britische Firma "Bioinduction" hat nunmehr einen Impulsgeber entwickelt, der nur noch 2cm x 2cm groß ist und unmittelbar in die Schädeldecke eingelassen wird. Er trägt den Namen "Picostim".
Der Mini-Impulsgeber birgt mehrere Vorteile. Kabelverbindungen von der Schädeldecke bis unter das Schlüsselbein entfallen. Weniger Technik bedeutet zudem weniger "Operation" nebst weniger Wunden. Weniger Technik heißt überdies weniger Möglichkeiten technischer Defekte. Weniger implantiertes Material reduziert zudem die Gefahr von Infektionen und Allergien. Nicht zuletzt entfällt das von zahlreichen THS-Implantieren empfundene Spannungsgefühl, was die Kabel hinterm Ohr und entlang des Halses auszulösen vermögen.
Aktuell wird der Picostim in Großbritannien Parkinsonpatient:innen eingesetzt. Es dürfte jedoch nur eine Frage der Zeit sein, wann der Stimulator den "medizinisches Weltmarkt" erobern und demgemäß auch eine Zulassung in der EU sowie in Deutschland erfahren wird.
Tiefe Hirnstimulation und "Eigenstromproduktion"

Zukunftsmusik:
Mini-Brennstoffzelle anstatt
Batterien oder Akkus
Dystonie und Tiefe Hirnstimulation
Minibrennstoffzelle statt Batterien/Akkus
THS-Implantierte kennen das: Entweder arbeitet ihr Impulsgeber mit einer Batterie, die nach einigen Jahren operativ ausgetauscht werden muss, oder sie sind mit wiederaufladbaren Akkus versorgt. Beides, wie auch immer, könnte in fünf bis zehn Jahren der Vergangenheit angehören. Quelle u.a. Focus, Ausgabe 23, Seite 76
Tiefe Hirnstimulation

Unser Gehirn ist, im Detail, so einzigartig,
wie unser Fingerabdruck oder unsere Iris.

Ich habe mich in 2019 "getraut".
Und ich würde es wieder machen lassen.

Zum Erfolg einer Tiefen Hirnstimulation:
Mehr Wirkglück als Verstand?
Die Tiefe Hirnstimulation (THS) zählt bei bestimmten Dystonien - vor allem jene monogenetischen Ursprungs - zu den etablierten Therapieverfahren, vor allem dann, wenn herkömmliche Methoden der Behandlung keinen hinreichenden Erfolg zeitigen oder schlicht nicht vertragen werden.
Dennoch kommt es vor, das Personen, die von ein und der selben Dystonieart betroffenen sind, nach Implantation einer THS, nicht gleichermaßen von dieser profitieren. Oder anders formuliert: Mal wirkt sie. Mal mehr. Mal weniger. Oder auch nicht. Zufall? Mitnichten!
Zunächst müssen wir uns bewusst machen, dass jedes Gehirn so einzigartig ist, wie jeder Fingerabdruck. Ja, eine Fingerkuppe ist zwar eine Fingerkuppe, genauso, wie ein Gehirn ein Gehirn ist. Doch gleichsam, wie es keinen Fingerabdruck gibt, der einem Anderen gleicht, so gibt es auch kein Gehirn - in punkto neuronale Verschaltungen und Verschaltungsmuster - ein zweites Mal. Kurzum: Gehirne sind, im Detail, so einzigartig wie Fingerabdrücke!
Hinzu kommt, dass der Wirkerfolg einer THS davon ab, ob es den Operateur:innen gelungen ist, das Kerngebiet der "Schaltstörung" zu treffen, das die dystonen Symptome auslöst, den sogenannten "sweet spot". Dies gelingt der Einen mehr, dem Anderen weniger.
In einem weiteren Schritt hängt der Wirkerfolg davon ab, ob und wie es gelingt, die schaltgestörten Hirnareale so zu stimulieren, dass die Signale, die schlussendlich zu dystonen Symptome führen, unterdrückt werden. Ein große Herausforderung für alle Beteiligten! Dies vor allem, weil kein Gehirn im Detail einem anderen gleicht.
Zwar gibt es - getreu dem Motto: "Häufiges ist häufig und Seltenes ist selten." - rein statistisch betrachtet Einstellungen, die besser wirken, als andere. Doch eben eben auch nur statistisch. Doch gerade weil sich Gehirne im Detail doch sehr unterscheiden können, ist, was das Finden wirksamer Eistellungen anbelangt, mitunter viel Geduld gefragt.
Außerdem weiß man heute, dass es sich bei bestimmten Dystoniearten um fortschreitende Bewegungsstörungen handelt. Dies bedeutet wiederum, dass eine Einstellung, die anfänglich einmal wirksam war, nicht notwendigerweise dauerhaft wirksam bleibt.
Schließlich kann eine THS in Einzelfällen auch bei kaum oder nicht-fortschreitenden Dystonien, nach geraumer Zeit ihre Wirkung schleichend einbüßen. Dies liegt bei funktionstüchtiger Technik sowie einwandfrei plazierten Elektroden sodann an "stimulatorischen Gewöhnungseffekten" im Gehirn.
Gleich vorher der Wirkverlust. Mit einer Tiefen Hirnstimulation ist es ein wenig, wie mit einem Auto: Man muss regelmäßig in die Werkstatt und eine (Anpassung)Einstellung vornehmen lassen.
Dystonie, Gehirn und Bewegung
Wir stehen unter Strom ...
Lebewesen können bewegt werden oder sich selbst bewegen, oder gar beides. Ein Mensch, der still steht und geschubst wird, fällt um, wider Willen, wird sozusagen bewegt. Ein Mensch, der sich fallen lässt, fäll absichtlich und führt dabei, davon unbenommen, auch unabsichtliche Bewegungen aus. Gleich wie, unsere Muskeln bewegen sich, willkürlich wie unwillkürlich.
Der Motor unserer Bewegung ist das Gehirn. Jeder Motor benötigt Energie. Unser Motor benötigt kein Benzin, Kerosin oder Schweröl, wie der Motor eines Autos, Flugzeugs oder Schiffs. Unser Motor benötigt Glucose (Zucker). Dieser "Treibstoff" treibt uns sozusagen an. Er trägt unter anderem dafür Sorge, dass elektrische Impulse in unserem Gehirn entstehen. Faszinierend dabei: Obgleich unser Gehirn nur etwa 2% unserer Körpermasse ausmacht, verbraucht es jedoch rund 20% der Energie, die wir zu uns nehmen.
Wie auch immer: Die elektrischen Impulse im Gehirn - auch Signale genannt - wirken auf zweierlei Weise. Zum einen kommunizieren die unterschiedlichen Hirnbereiche über diese miteinander. Zum anderen werden sie in Richtung Muskeln und zurück entsendet, um dort für Bewegung zu sorgen.
Botenstoffen, z.B. Dopamin, sind "Leitungshelfer". Sie übertragen die elektrischen Signale von einer Nervenzelle auf die Nächste; über sogenannte synaptische Spalte hinweg.
Wie auch immer, ein "lebendiges Lebewesen" steht sozusagen unter Strom. Und: Ohne Strom keine Bewegung. Menschen, die sich - wider Willen - zu viel oder zu wenig bewegen haben demgemäß ein "elektrisches Problem". Dieses fußt entweder auf defekten "Leitungen" oder defekten "Schaltstellen bzw. -kreise". In selten Fällen kann beides vorliegen, etwa dann, wenn eine Person z.B. von einer Multiplen Sklerose und einer Dystonie - nicht als Symptom der MS, sondern als eigenständige Erkrankung - betroffen ist.
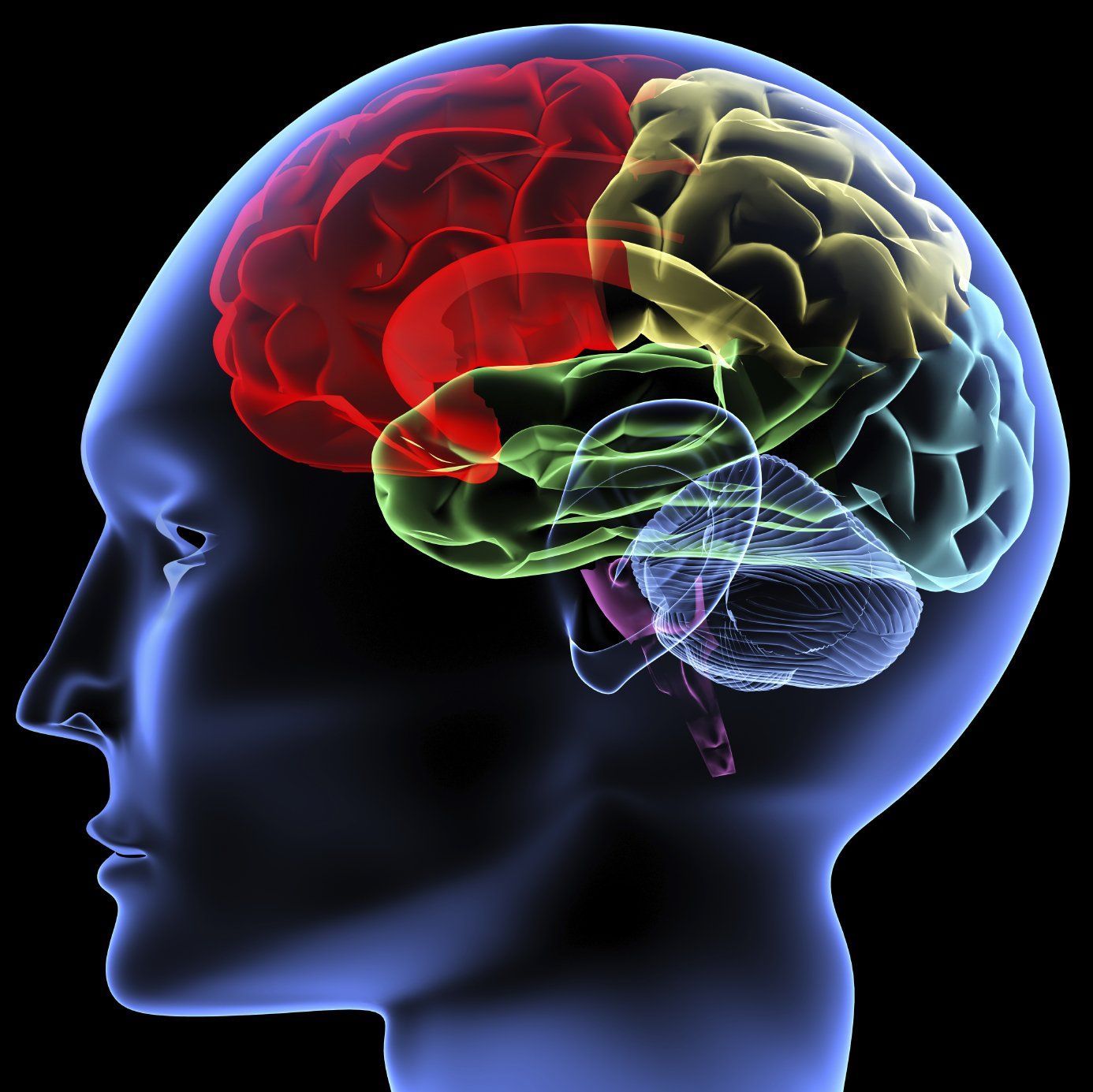
Bei Dystonie liegt, vereinfacht gesprochen, ein Schaltstellen und/oder Schaltkreisproblem vor. So funktioniert bei Dystoniebetroffenen grundsätzlich die motorische Zentralschaltstelle in der Tiefe des Gehirns - ein Teil der Basalganglien - nicht normal (siehe den zentral blauen Bereich im Abbild).
Was genau defekt ist, entzieht sich allerdings noch der wissenschaftlichen Erkenntnis. Bekannt ist lediglich, dass aktivierende und hemmende Signale zwar "produziert", aber irgendwie nicht richtig aufeinander abgestimmt ausgesendet werden ...
Der Schaltstellendefekt führt sodann wiederum dazu, dass Schaltkreise im Gehirn, die für die Bewegung der Skelettmuskulatur verantwortlich sind (siehe Teile der roten und grünen Bereiche) nicht so funktionieren, wie sie eigentlich funktionieren sollten.
All dass führt schlussendlich dazu, dass die Muskeln bei Dystonie, was deren An- und Entspannung anbelangt, sozusagen ein Eigenleben führen, dem die Betroffenen schonungslos ausgesetzt sind und ohne Therapie - in welcher Form auch immer - kaum bis gar nicht Einhalt gebieten können.
Weltweit wurden bist heute etwa 160.000 Systeme der Tiefen Hirnstimulation implantiert. Mehrheitlich handelte es sich um Personen die an Morbus Parkinson erkrankt sind. Dystonie und Essentieller Tremor folgen.
Bei Dystonien kommt die Tiefe Hirnstimulation in Deutschland seit Ende der 1990er Jahre bei Personen zum Einsatz, die auf andere Therapien nicht hinreichend angesprochen haben.
Tiefe Hirnstimulation für alle Dystoniebetroffenen?
Eine Tiefe Hirnstimulation (THS) wird nicht jedem bzw. jeder Dystoniebetroffenen angeboten. Zunächst einmal gilt es andere Therapiemethoden auszuprobieren, etwa die Gabe von Medikamenten, die Injektion von Botolinumtoxin sowie Physiotherapie. Erste wenn diese keinen hinreichenden Erfolg zeitigen, wird bei einigen Betroffenen eine THS angedacht.
Dass eine THS nicht allen Dystoniebetroffenen angeboten wird, liegt an verschiedenen Gründen. Zunächst einmal haben klinische Studien ergeben, dass eine THS eine gute Wirkung bei primären also monogenetischen und komplexgenetischen und somit idiopathischen Dystonien entfaltet.
Sekundäre bzw. symptomatische Dystonien sprechen weniger (oder mitunter gar nicht) auf eine THS an. Warum genau dem so ist, entzieht sich heute noch der ärztlichen Kenntnis. Wahrscheinlich ist jedoch, dass die dystonen Symptome nicht nur Ursache eines teilweise defekten Pallidums im Hirnkern sind, sondern das Putamen und der Motorkortex, mehr als bei primären Dystonien, an der Fehlfunktion beteiligt sind.
Hinzu kommt, dass Dystoniebetroffene, bei denen über eine THS nachgedacht wird, von der Dystonie unbenommen, grundsätzlich physisch wie psychisch gesund sein müssen. Gravierende körperliche oder seelische Beeinträchtigungen schließen eine THS aus. Dies deshalb, weil in der Folge eben dieser Therapie vielfältigste physische und psychische Anpassungsprozesse erforderlich sind.
Eine THS, bei der die Elektroden in das Pallidum eingebracht werden, führt nicht dazu, dass sich stimulationsbedingt das Wesen der entsprechend implantierten Person verändert.
Tiefe Hirnstimulation
und präoperative Ängste
Manche Dystoniebetroffene lehnen eine Tiefe Hirnstimulation ab, entweder vom Grunde her, etwa aus ethischen Erwägungen, oder aus Gründen ihres Glaubens.
Zahlreiche Dystoniebetroffene verschließen sich jedoch einer Tiefen Hirnoperation aus unterschiedlichen Ängste vor negativen Operationsfolgen, z.B. aus Angst vor einer Infektion, aus Angst vor unkalkulierbaren bzw. kruden Nebenwirkungen oder aus Angst vor vermeintlich technikbedinger Fremdbestimmung nach Aktivierung der THS; oder gar allem zusammen.
Angst ist ein menschliches Grundgefühl. Gesunde Angst schützt. Bei ungesunden oder irrationalen Ängsten spricht man, dauern diese an und nehmen Betroffenen die Lebensqualität, mitunter von einer psychischen Störung.
Wie auch immer: Angst ist unter anderem eine emotionale Reaktion auf eine als potenziell bedrohlich empfundene Situation.
Ängste vor einer Operation sind etwas völlig Normales. Dass die Ängste vor einer Operation am Gehirn noch größer sind, durchaus verständlich.
Angst vor einem doppelten Kontrollverlust: Vollnarkose und GehirnOP.
Zunächst einmal fürchten sich viele Dystoniebetroffene davor, dass die Operation im Wachzustand durchgeführt wird bzw. werden könnten. Heutzutage grundsätzlich unzutreffend. Du hast - so es Deiner Dystonie zulässt - die Wahl. Weitere Ängste rühren von der Operationsdauer und der damit unweigerlich verbundenen Länge der Vollnarkose. Die Operation dauert – alles in allem – 8 bis 12 Stunden. Eine lange Zeit. Eine lange Narkose. Narkoserisiken sind vor allem vom Gesundheitszustand des Patienten abhängig. Bei grundsätzlich gesunden Menschen oder bei Patient:innen mit leichten Vorerkrankungen sind narkosebedingte Komplikationen höchst selten.
Weitere Ängste fußen mitunter darauf, dass die Operation einen Hirnschaden nach sich ziehen könnte. Da es sich bei der THS um ein etabliertes minimalinvasives stereotaktischen Operationsverfahren handelt, liegt dieses Risiko mittlerweile bei unter einem Prozent, oder anders formuliert: Viele andere Operationen bergen weit größere Risiken, etwa die Entfernung des "Blinddarms".
Schließlich hegen manche Dystoniebetroffene Bedenken dahingehend, dass eine THS Persönlichkeitsveränderungen bewirken könnte. Dies ist nicht, zumindest nicht simulationsbedingt, der Fall, da die Elektroden grundsätzlich im inneren Pallidum platziert werden. Dieses Hirnareal liegt weit genug von jenen Bereichen entfernt, auf die man dafür Einfluss nehmen müsste.
Überdies fürchtet sich Dystoniebetroffene davor, dass man sich dem Narkose- und Operationsrisiko aussetzt und der Eingriff nicht jenen Erfolg zeitigt, den man sich gewünscht hat. So werden seitens der Mediziner:nnen in der Tat lediglich Wirkprognosen abgegeben. Im Durchschnitt liegen die Verbesserungen zwischen 40 und 50 Prozent.
Ängstliche Menschen vergegenwärtigen sich besonders negative Ereignisse. Oder anders formuliert: Für furchtsame Dystoniebetroffene ist es völlig normal, sich stets jene Dinge einzuprägen und für wichtig und richtig zu erachten, die den eigenen Befürchtungen entsprechen. Der Bericht über eine misslungene THS wiegt bei ihnen in der Folge mental schwerer als fünfzig Berichte über gelungene Eingriffe.
Sei es drum: Angst ist, wie eingangs geschrieben, etwas ganz Normales. Angst kann schützen. Angst kann jedoch auch behindern. Wichtig ist ein rationaler Umgang mit Angst bzw. Ängsten.
„Angst liegt nie in den Dingen selbst,
sondern darin, wie man sie betrachtet.“
Anthony de Mello
Jährlich werden in Deutschland etwa 400 Hirnschrittmacher implantiert.
Voruntersuchungen
"Präoperative Evaluierung"
Ob bzw. inwiefern eine Tiefe Hirnstimulation (THS) in Frage kommt, hängt nicht nur von der Entscheidung des Patienten bzw. der Patientin ab. Vielmehr nimmt ein Team aus Ärztinnen und Ärzten unterschiedlicher Fachrichtungen diese im Rahmen eines zumeist einwöchigen stationären Krankenhausaufenthaltes eingehend in Beschau.
Begonnen wird mit einer ausführlichen körperlichen Untersuchung, die der klinischen Sicherung bzw. Bestätigung der Diagnose dient. Hinzu kommen Blut- und Urinuntersuchungen unter anderem zum Ausschluss akuter oder anderer chronischer Erkrankungen. Ergänzend findet eine Bildgebung des Gehirns statt, um festzustellen, ob die Anlage einer THS hirnorganisch grundsätzlich möglich erscheint.
Neuropsychologische Untersuchungen (Feinmotorik, Konzentration, Merkfähigkeit, Kombinatorik) sowie ein psychologisches Gespräch (Selbstwert, Erkrankungsakzeptanz, Erwartung) ergänzen die präoperative Evaluierung.
Am Ende des interdisziplinären Untersuchungsmarathons werden die Untersuchungsergebnisse sodann von einem Team (Konsil) ausgewertet. Sollten weder internistische, neurologische, neurochirurgische, psychische bzw. psychiatrische Aspekte gegen eine THS sprechen, wird für eine Implantation grünes Licht gegeben.
Als Stereotaxie bezeichnet man Behandlungsmethoden, bei denen durch bildgebende (Röntgen, CT, MRT) und computerassistierte Zielführungssysteme eine genaue und fortgesetzte Lokalisationskontrolle erfolgen kann.
Der postoperative "Setzeffekt"
Jene Nervenzellen, deren Überaktivität dystone Bewegungsstörungen auslösen, sind von der Operation sozusagen derart geschockt, dass sie einstweilen nicht in der Lage sind,
ihr "Dauerfeuer" fortzusetzen.

Wunder oder Wirkung?
Unmittelbar nach der THS-Operation erleben einige Dystoniebetroffen eine Überraschung. So sind ihre Bewegungsstörungen - ohne, dass die Tiefe Hirnstimulation bereits eingeschaltet worden ist - deutlich geringer ausgeprägt als vor der Operation. In Einzelfällen sind sie gar gänzlich verschwunden.
Ein Wunder? Nein: Dies liegt leider nur darin begründet, dass das Gehirn, genauer gesagt das unmittelbare Umfeld um die eingebrachten Elektroden, durch die operativen Aktivitäten irritiert worden ist, was wiederum zur Folge hat, dass die dort erkrankungsbedingt eigentlich überaktiven Hirnzellen einstweilen weniger aktiv sind, als zuvor.
Diese leider nur vorläufige Wirkung wird fachsprachlich als „Setzeffekt“ bezeichnet. Und so besteht die ärztliche Kunst im Anschluss einer THS darin, zeitgerecht mit der Stimulation zu beginnen und diese auf eine Weise vorzunehmen, die zum einen den nachlassenden Setzeffekt ausgleicht und zum anderen die deshalb wieder einsetzenden Bewegungsstörungen abmildert.
Also kein Wunder, sondern eher eine Wirkung der anderen Art: Nervenzellen in einstweiliger Schockstarre sozusagen.
Tiefe Hirnstimulation bei Dystonie
Zur Operation - ein Überblick
- Die Operation beginnt damit, dass der Kopf der zu operierenden Person teilweise oder in Gänze haarfrei gemacht bzw. rasiert werden. Ja, richtig, man muss Haare lassen, in der einen Klinik mehr, in der anderen weniger. Dies ist ganz von der jeweiligen "Operations- bzw. Hygienephilosophie" des Hauses abhängig. Und: In manchen Kliniken wird der Kopf vor und in anderen bereits in Narkose von den Haaren entfernt.
- Die freie Kopfhaut wird sodann gereinigt, desinfiziert und mit Folie bedeckt. Auf diese Weise soll Infektionen durch "wandernde" Haare, Schuppen sowie Hautkeimen in die später zu setzenden Bohrlöcher vorgebeugt werden. Dieses Verfahren kommt übrigens bei beiden Verfahren (komplette oder teilweise Haarentfernung) zur Anwendung.
- In einen nächsten Schritt wird der stereotaktische Rahmen am Kopf befestigt (verschraubt). Bei ihm handelt es sich, laienhaft gesprochen, um ein "Rundbogen-Rahmenlineal", an dem später eine Führung mit einem elektrischen Vortriebsystem zum halbmillimetergenauen Einbringen der (Mikro)Elektroden in das Gehirn befestigt wird. Der stereotaktische Rahmen darf er auf keinen Fall verrutschen, weshalb er mit vier Metalldornen an Stirn und Hinterkopf fixiert wird. Dieses Prozedur erfolgt entweder mit örtlicher Betäubung oder man liegt bereits in Vollnarkose.
- In einem nächsten Schritt erfolgt ein CT vom Kopf mit dem an ihm angebrachten stereotaktischen Rahmen. Diese Bilder werden mit den Kernspin- und CT-Bilder abgeglichen, die bei den Voruntersuchungen gemacht wurden. Das aktuelle CT wird sodann digital über eine aktuelles MRT-Bild (Kernspinaufnahmen) projiziert. Sodann wird am Computer eine dreidimensionale Karte des Gehirns erstellt. Auch dieses Prozedur erfolgt entweder mit örtlicher Betäubung oder man liegt bereits in Vollnarkose.
- Ein spezielles Computerprogramm schlägt einen Weg für zunächst die Mikroelektroden (Probesonden) von der Schädeldecke in den Hirnkern, zum Pallidum links wie rechts, vor. Das Operationsteam kontrollieren die Vorschläge wenigstens nach dem Sechs-Augen-Prinzip. Erste für die linke, dann für die rechte Seite. So dürfen beim späteren Einbringen der Elektroden weder Blutgefäße noch Nervenwasserkammern beschädigen werden.
- Nunmehr wird die Führung bzw. der Zielbogen auf dem stereotaktischen Ring angebracht und gemäß vorausberechnetem Eintrittswinkel der Mikroelektrode(n) fixiert. Auf diesem Zielbogen befindet sich ein Einführstutzen mit einem sogenannten Micro-Drive, in den später die in das Gehirn einzubringenden (Mikro)Elektroden befestigt werden.
- Bevor es so richtig los geht, wird mit einem sterilen Hautstift nunmehr jener Punkt (zuerst links oder rechts) markiert, an dem der Schädel, in der Größe etwa einer Cent-Münze, geöffnet werden wird.
- In einem nächsten Schritt wird die Kopfschwarte im die Markierung herum in einem Halbkreis eröffnet. Sodann wird die Kopfhaut nach oben geklappt und die Blutgefäße elektrisch verödet, da von dort später keinesfalls Blut über die Hirnhäute ins Gehirn gelangen darf. Dann wird der Schädelknochen dort markiert, an dem er aufgebohrt werden wird.
- In einem nächsten Schritt wird der Schädel eröffnet. Sobald der Bohrkopf keinen Widerstand mehr spürt, stoppt dieser automatisch. Mit einer Knochenstanze wird eine "Knochenmünze" herausgetrennt, mir einer Fräse sodann die Bohrränder geglättet.
- Sodann werden die Hirnhäute durchtrennt. In der Folge kommt es zur Verödung von Blutgefäßen. Mit Fibrinkleber werden zudem sichtbare Nervenwasserkammern versiegelt, damit kein Gehirnwasser ausläuft. Dies hätte nämlich einen sogenannten "Brainshift“ zur Folge, was bedeutet, dass das Gehirn seine Position im Schädel leicht verändern würde. Die vorausberechneten Koordinaten zum Einführen der Elektroden wären dann wertlos.
- Zur Vorbereitung der späteren Fixierung der Elektroden wird nun eine Verschlusskappe über dem Bohrloch verschraubt, durch welche die (Mikro)Elektroden, eingespannt in den "Micro Drive" (automatische Vortriebseinrichtung) zunächst eingeführt werden.
- Abermals werden die stereotaktischen Koordinaten kontrolliert. Dann beginnt das millimetergenaue automatische vortreibende Einführen der Mikroelektroden. Die Mikro- bzw. Testelektroden sind drahtlos mit einem Laptop verbunden. Dieser empfängt die elektrischen Gehirnimpulse und stellt diese auf dem Bildschirm dar. Je näher die Sonde dem Zielpunkt kommt, desto breiter werden die Balken.
- Im Zielgebiet, dem Pallidum, erfolgt sodann eine erste Stimulation probehalber. Bei Dystoniebetroffenen in Vollnarkose wird diese "zurückgefahren", um die Wirkung zumindest im Halbwachen erstmals kontrollieren zu können. Die Patient*innen bekommen dies zwar mit, erinnern sich im Anschluss an die Operation jedoch nur sehr selten daran.
- Nunmehr wird ermittelt, welche der eingeführten Testelektroden den besten Stimulationserfolg gezeitigt hat. Ergänzend erfolgt ein Röntgenkontrolle der Testelektroden. Im Anschluss werden die Testelektroden entfernt und die permanente Elektrode auf dem selben Weg jener Elektrode, die bei der Sondierung den besten Stimulationserfolgt gezeitigt hat, gleichsam automatisch eingeführt.
- Abschließend wird die Elektrode in der Verschlusskappe fixiert, und seine Drähte, die später mit dem Schrittmacher verbunden werden, aufgerollt und provisorisch fixiert.
Das selbe Prozedere, erfolgt nunmehr auf der anderen Seite,
beginnend mit dem Markieren der Kopfschwarte.
- Nach Abschluss des beidseitigen Einbringen der permanenten Elektroden wird der stereotaktische Rahmen entfernt und die Bohrlöcher mit Zement verschlossen.
- Nunmehr müssen die Drähte der Elektroden unter der Kopfhaut verlegt, um dann hinter dem rechten Ohr abermals fixiert und sodann entlang des Halses, bis unterhalb des Schlüsselbeins, gezogen zu werden.
- Ein kleiner Längsschnitt hinter dem Ohr dient zum einen dem Einbringen und Festschrauben einer Platte zu Sicherungsfixierung der Drähte. Zum anderen dient er dem Einführen des chirurgischen Gerätes, einen hohlen Metallstab, mit dem die Kabel entlang des Halses bis unter das Schlüsselbein verlegt werden.
- Hernach wird die Haut unter dem rechten Schlüsselbein eröffnet und der Schrittmacher auf den Faszien des Brustmuskels befestigt.
- Nunmehr werden die Kabel mit einem kleinem Schraubendreher mit dem Schrittmacher verbunden.
- Schließlich werden die Hautöffnungen auf dem Kopf, hinter dem Ohr und unter dem Schlüsselbein verschlossen.
- Last not least eine finale CT-Kontrolle.
Treffer, "Elektrode" versenkt ...
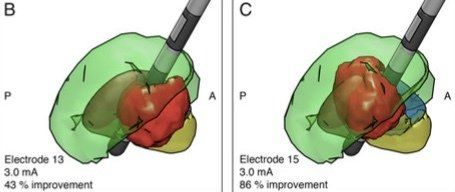
Sweet Spot
Der Erfolg einer Tiefen Hirnstimulation (THS) steht und fällt zunächst mit dem Einbringen der Elektroden exakt in das Zentrum des Zielgebietes.
Schwierig ist es, den besten Punkt – englisch den "Sweet Spot" – zu finden. Hierbei handelt es sich um jenes Areal im Zielgebiet, in dem die implantierten Elektroden nach Aktivierung ihre bestmögliche Wirk-samkeit hinsichtlich der Unterdrückung dystoner Symptome zu entfalten vermögen, ohne zu starken Nebenwirkungen zu führen. Denn alles, was nicht natürlich ist und wirkt, hat immer auch unnatürliche Nebenwirkungen.
Zunächst einmal stellen die Operierenden das Zielgebiet bildgebend dar und berechnen sodann vor der eigentlichen Implantation dreidimensional seine Lage. Dies hat zur Folge, dass die grundsätzliche Lage des Zielgebietes bekannt ist. Innerhalb des Zielgebietes gibt es sodann Bereiche, die eine besonders gute Wirkung der THS erwartbar machen, nämliche jene Areale, die besonders hirnaktiv sind.
Vor dem Einbringen der finalen Implantationselektroden, bringen die Operierenden sogenannte Mikroelektroden probehalber in die Zielgebiete ein. Über diese werden die dortigen Hirnaktivitäten elektrisch im Detail abgeleitet und optisch sowie akustisch dargestellt. Jene Punkte, die links wie rechtsseitig am aktivsten sind, gelten als "Sweet Spots". Die Mikroelektroden werden sodann entfernt und die finalen Elektroden eingebracht.
Suboptimale Implantationen waren in den Anfängen der THS nichts selten. Mit der Ableitung elektrischer Signale über in das Gehirn eingebrachte Mikroelektroden sind diese zwar seltener geworden, gehören jedoch nicht in Gänze der Vergangenheit an, dies vor allem auch, wie ihr Finden viel Geduld und Erfahrung der Operierenden erfordert.
Keine Wirkung THS - "Sweet Spot" nicht getroffen. Mäßige Wirkung THS - "Sweet Spot" getroffen,
jedoch nicht im Zentrum. Große Wirkung THS - "Sweet Spot im Zentrum getroffen
THS und Theta-Rhythmus
und LEAD-DBS
Forscherinnen und Forscher der Charité Berlin erstmals den Nachweis erbracht, dass bei bestimmten Dystoniebetroffenen ein bestimmtes Hirnaktivitäts-muster mit der Erkrankungsschwere der Bewegungs-störung sowie dem Behandlungserfolg der THS zusammenhängen. So schwingen bei bestimmten Dystoniebetroffenen jene Nervenzellen, die für bewegungshemmende und -aktivierende Impulse zuständig sind, in Theta-Rhythmus von vier bis zwölf Hertz.
Mit einer gleichsam an der Charité entwickelten Software "LEAD-DBS" ist es mittlerweile dort möglich, die Amplitude der gefundenen Aktivitätswellen dreidimensional in einem virtuellen Gehirn zu kartierten. Die beiden "Sweet Spots" lassen sich in der Folge bereits vor einer Implantation darstellen.
Bei Menschen gibt es vier Gehirnwellentypen. Theta-Wellen, die im Halbwachen vorkommen, umfassen einen Frequenzbereich von 4 bis 8 Hz. Bei Dystoniebtroffenen liegt der Hz-Zahl, warum auch immer, regelmäßig höher.
Tiefe Hirnstimulation (THS)
Umgang mit herkömmlichen Elektrogeräten
THS-implantierte Dystoniebetroffene fragen sich anfänglich, ob, und wenn ja welche Elektrogeräte im Haushalt die Funktion der Medizintechnik beeinflussen könnten.
Die richtig gute Nachricht vorweg: Herkömmliche elektrische Haushaltsgeräte – begonnen beim Fön, über den Rasierapparat, bis zur Mikrowelle oder dem Thermomix und dem Kaffeevollautomaten, zum Heizkissen oder zur Heizdecke – können, gem. Gebrauchsanweisung, uneingeschränkt auch weiterhin genutzt werden.
Lediglich starke elektromagnetische Interferenzen (EMI), also grobe Schwankungen in dem uns natürlich umgebenden Magnetfeld, können die Funktionsfähigkeit einer THS beeinflussen; die THS würde sich automatisch ausschalten, in Einzelfällen konnten Programmeinstellungen gelöscht werden. Nicht mehr, aber auch nicht weniger.
Jene leichten Magnetfeldschwankungen, die von herkömmlichen elektrischen Haushaltsgeräten ausgehen, werden von dem Stimulationssystem bauseitig gar aktiv abgeschirmt.
Übrigens: Mobile Telefone, Smartphones, Tablets und Laptops mit Internetverbindung können gleichsam gefahrfrei genutzt werden. Bei „Dauernutzung“ empfiehlt sich lediglich ein Mindestabstand zum Implantat von 15 cm. Vorsicht ist lediglich bei Mobilen Massagegeräten, Infrarothgeräten und starken Magneten aller Art geboten.